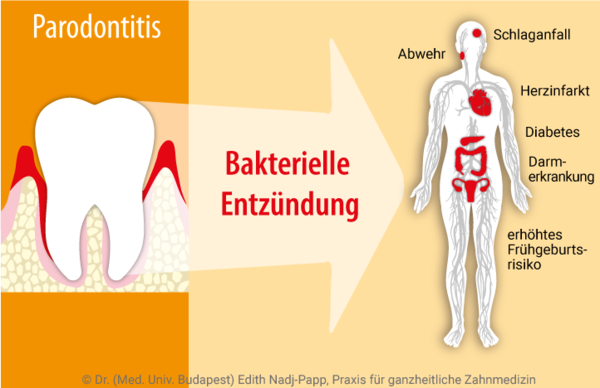
Parodontitis
Parodontitis – eine Herausforderung für den ganzen Körper
Führt Parodontitis zum Herzinfarkt, Diabetes, Leber- und Nierenerkrankung und Erblindung?
Bakterielle Infektionen aus dem Mundbereich können lebensbedrohliche Infektionen in dem gesamten Körper auslösen oder mit unterstützen! Herz-Kreislauf-Patienten mit entzündetem Zahnfleisch haben doppelt so hohes Sterblichkeitsrisiko wie solche mit völlig kompletten Zahnreihen.
Das Wissen der Deutschen um Ursachen und Folgen der Zahnfleischentzündungen, oder wie der Fachmann sagt, Parodontitis, ist trotz der großen Verbreitung der Erkrankung unzureichend. 60% der Bevölkerung kennt die Folgerisiken der Parodontitis nicht, 70% der Menschen ist der Zusammenhang zwischen unzureichender Mundhygiene, Nikotinkonsum und der Entstehung von Zahnfleischentzündungen nicht bekannt. Dabei ist 75% der deutschen Bevölkerung von dieser Erkrankung betroffen.
Zahnfleischbluten, Schwellung des Zahnfleisches, Mundgeruch, Abbau des Kieferknochens, Lockerung der Zähne und Zahnverlust sind weitgehend bekannte Folgen der Infektionskrankheit Parodontitis.
Mundgesundheit - Spiegelbild der Allgemeingesundheit
Parodontitis steht mit fast 60 verschiedenen allgemeinen Erkrankungen in Verbindung.
Leider immer noch zu wenig bekannt ist, dass die bakterielle Infektion nicht nur auf den Zahnfleisch beschränkt bleibt. Die Bakterien werden beim Zähneputzen, Kauen oder bei einer Zahnbehandlung freigesetzt.
Sie landen in der Blutbahn, zirkulieren im Körper und können dazu führen, dass bestehende Erkrankungen, wie z.B. Diabetes, Herzerkrankungen, Atemwegserkrankungen, Alzheimer oder Osteoporose verstärkt werden.
Auch das Risiko, einen Schlaganfall zu erleiden, steigt nach gewissermaßen in Abhängigkeit von dem Ausmaß der Zahnfleischentzündungen. Das Risiko einer Frühgeburt ist bei einer Schwangeren mit Parodontitis 7-mal höher als bei Frauen mit gesundem Zahnfleisch.
Das Risiko einer Lungenentzündung ist 10-mal höher bei Menschen die unter Parodontitis leiden. Als weitere Risikofaktoren für Lungenentzündungen gelten: Alkoholkonsum, starkes Rauchen sowie enger Kontakt mit Haustieren.
Parodontitis kann erhebliche Auswirkungen auf den Verlauf der altersbedingen Makuladegeneration, aber auch zu Lidschwellungen, Thrombose der Augenvenen, Entzündungen des Auges und des Augennervs führen.
Reaktionen des Immunsystems sind immer im gesamten Körper wirksam, deshalb gilt es auch, dass Immunreaktionen von anderen Orten des Körpers negative Einwirkungen auf den Mund- und Kieferbereich haben.
Die Rolle des Darms auf die Mundgesundheit
Die Darmschleimhaut ist ein komplexes System. Sie stellt, genau so wie die Mundschleimhaut, den Übergang zwischen Außen und Innen dar.
Zum Schutz gegenüber allem, was von außen kommt, sind die Schleimhautzellen des Darms (Epithelzellen), mit schmalen Proteinbändern (Tight Junctions), sehr dicht miteinander verknüpft. Diese Proteinbänder haben nicht nur eine Barrierefunktion, sie übernehmen auch die kontrollierte Aufnahme von Fettsäuren, Kohlenhydraten, Aminosäuren und Proteinen. An dieser Steuerung sind zahlreiche Substanzen beteiligt (wie Enzyme, Zytokine, Immunglobuline (IgA), Maktrophagen, T-Zellen, Neurostransmitter, Neuropeptide und Peptide aus der Nahrung, Lektine, Hefen, Aeroben und Anaeroben, Parasiten, freie Radikale usw.) die unterschiedliche Funktionen übernehmen. Die Maktrophagen spüren die Partikelchen auf und präsentieren sie den T-Lymphozyten. Diese verfügen an ihren Oberflächen zahlreiche Rezeptoren, die sie einer Vielzahl von Reizstoffe (Allergene) zuordnen können. Stufen sie einen Stoff als fremd ein, aktivieren sie mehrere Zytokinen, die wiederum weitere Schutzreaktionen auslösen. Für den Mund- und Kieferbereich spielen dabei die Zytokine TNFa und IL1 eine zentrale Rolle, denn diese können eine Parodontitis auslösen und den Knochenabbau fördern.
Wenn Entzündungen chronischer Natur sind, d. h. sich unterschwellig abspielen, ohne vom Patienten wahrgenommen zu werden, sprechen wir von einer "Stillen Entzündung - Scilente Inflammation". Stille Entzündungen brauchen manchmal mehrere Jahre, bis sie Symptome entwickeln. Für den Darmbereich bedeutet das, dass sich die Proteinbändchen langsam auflösen. Die Darmwand ihre Barrierefunktion verliert, und durchlässig wird. Im Fachjargon sprechen wir dann von einem "Leaky-Gut-Syndrom" (Messbar im Labor durch den erhöhten Zonulinwert des Blutes). Die höhere Darmdurchlässigkeit erlaubt es den Durchgang auch für Stoffe, die der Körper als unerwünscht einstuft und somit eine Gegenabwehr aufbaut. Bei einer Lebensmittelallergie wird das gesamte Immunsystem wie oben bereits beschreiben in Allarmbereitstaft gestellt, mit den dazugehörigen Folgen auch für den Mund- und Kieferbereich. Für die Bestimmung von Nahrungsmittelunverträglichkeiten eignet sich das LTT-Test am besten. In unserer Praxis testen wir die 25 häufigsten Nahrungsmittel, die für eine Lebensmittelunverträglichkeit verantwortlich gemacht werden können.
Wie massiv die Auswirkungen für den Mundbereich sein können, hängt auch von der allgemeinen Entzündungsbereitschaft des Körpers ab (messbare "Gegensteuerung"). Dabei gilt es, je niedriger die Gegensteuerungsmaßnahmen, umso höher die Entzündungsbereitschaft und somit auch die Gefahr eine schwere Parodontitis, bzw. massiven Knochenabbau zu entwickeln. Dieses Verfahren eignet somit sich sehr gut auch das Parodontitis-Risiko zu bestimmen und wird in berechtigten Fällen routinemäßig bei uns mit berücksichtigt.
Die Rolle der Schilddrüse auf die Mundgesundheit
Die Hormone der Schilddrüse steuern die Bildung und Reifung von Zellen und Geweben, regulieren die Organfunktionen und das Immunsystem. Eine Über- oder Unterfunktion wirkt sich negativ auch auf die Mundgesundheit aus.
Ein Mangel an Schilddrüsenhormonen führt zur Zahnfleischblutung, erhöhte Anfälligkeit für bakterielle Besiedelung, die durch ihre Giftstoffe Enzyme aktivieren (MMP-8) die die Knochenabbauprozesse vorantreiben und auch zur Komplikationen und schlecht heilenden Wunden nach implantologisch-chirurgischen Eingriffen führen können.
Ein Überschuss an Schilddrüsenhormonen löst auch eine Entzündungskaskade aus. Im Blut und Speichel steigt die Konzentration an bestimmten Zytokinen (IL-1, IL-2, IL-6, TNF-a, TNF-b). Dadruch werden das mit der Parodontitis in Zusammenhang stehende zerstörerische Prozesse begünstigt. Auch das Risiko für Blutungen, erhöhte Infektionsgefahr und schlechte Wundheilung steigt.
Die Rolle der Mundgesundheit auf die Entstehung von Alzheimer
Parodontitis Bakterien können die Blut-Hirn-Schranke passieren. Die Blut-Hern-Schranke wirkt wie eine Barriere zwischen dem Blut und dem Nervengewebe und soll verhindern, dass Substanzen zum Gehirn vordringen können. Aus wissenschaftlichen Untersuchungen wissen wir, dass Parodontitisbakerien (Porphynomomas gingivalis) im Gehirn von Alzheimer-Patienten durch ihren nervschädigenden Stoffwechselprodukten eine Alzheimer-Erkrankung begünstigen können. Die die regelmäßige individuell optimale häußliche und professionelle Mundhygiene und Betreuung kann das Risiko für diese Erkrankung minimiert werden.
Es besteht auch ein Zusammenhang zwischen dem Tabakkonsum und Parodontitis. Raucher erkranken 2,5 bis 6-mal so oft an einer Parodontitis als Nichtraucher. Die Tiefe der Entzündung und der Knochenabbau sind ausgeprägter. Der Zahnverlust ist höher. Dies beweisen zahlreiche Studien.
Ein großes Problem stellt die verspätete Erkennung einer Parodontitis-Therapie, weil Raucher weniger ausgeprägte Befunde Zeigen als Nichtraucher. Die Entzündungsreaktionen, wie Blutung und Schwellung des Zahnfglesiches sind geringer, somit entsteht der Eindruck, das Zahnfleisch sei gesund. Dies hat zur Folge, dass die Erkrankung sehr oft erst verspätet erkannt wird.
Grund dafür ist, dass der Nervengift Nikotin nach dem Einatmen in die feinen Blutgefäße des Zahnfleischs eindrängt und zur Gefäßverängung führt. Somit wird das Zahnfleisch nicht mehr normal durchblutet und die Sauerstoffversorgung, die Versorgung des Zahnfleisches mit anderen wichtigen Nährstoffen und mit den Immunzellen des Körpes nicht mehr gewährleistet werden kann. Das heißt, die schädliche Bakterien können sich vermehrt ansiedeln und Entzündungen auslösen.
Eine zusätzliche Gefahr entsteht somit auch beim implantatgetragenem Zahnersatz. Sehr oft ist die Einheilung erschwert, bzw. die Verlustrate erhöht.
Aus diesem Grunde fordert Prof. Dr. Michael Noack von der Universität Köln anlässlich des Welt-Nichtrauchertrages einen Hinweis auf den Zigaretten-Verpackungen, dass Raucher ihre Zähne früher verlieren, als Nichtraucher.
Eine Parodontitis kann sehr oft nur vom Spezialisten erkannt werden, denn die Erkrankung ist nicht immer mit deutlichen Anzeichen verbunden, bzw. bis die Erkrankung für die Patienten erkänntlich ist, ist sie in der Regel sehr weit fortgeschritten. Wie hoch das individuelle Risiko ist, an einer Parodontitis zu erkranken, kann mittels unterschiedlichen Testverfahren, wie. z.B. Speicheltest, festgestellt werden.
In der ganzheitlichen Zahnmedizinverstehen wir das Vorliegen einer Zahnfleischentzündung und Zahnbetterkrankung somit nicht ausschließlich als Folge von bakteriellem Belag und mangelhafter Mundhygiene.
Die Parodontitis ist (oder wie es im Volksmund fälschlicherweise genannt wird, Parodontose) aus ganzheitlicher Sicht, keine isolierte Erkrankung der Mundhöhle, sondern steht in wechselseitiger Beziehung zum gesamten Organismus.
Bei der Entstehung dieser Krankheit spielen u.a. auch Übersäuerung, Immunschwäche, Umweltbelastungen und genetische Faktoren eine Rolle.
Nur die Aufspürung und Eliminierung der Faktoren, die gleichzeitige Mitbehandlung innerer Erkrankungen, die Stärkung des Immunsystems durch ganzheitliche Maßnahmen, die Verwendung biologischer Medikamente und die Durchführung einer Ausleitungs- und Entgiftungstherapie, bzw. einer Darmsanierung und Amalgamsanierung sichern langfristige Erfolge.
Parodontitis ganzheitlich vorbeugen
Prophylaxe / Zahnreinigung
Besonderheiten bei Frauen
In vielen medizinischen Fachrichtungen werden geschlechtsspezifische Aspekte seit langem berücksichtigt – zum Beispiel bei Herz-Kreislauf-Erkrankungen, Medikamenten, Osteoporose etc. Die GenderZahnMedizin ist dagegen ein neues Fachgebiet, das sich mit den geschlechtsspezifischen Unterschieden bei der Mundgesundheit beschäftigt.
Hormonelle Veränderungen
Hormonelle Veränderungen während einer Schwangerschaft und bei der Einnahme der Anti-Baby-Pille können zu einem lokalen Anstieg des Hormons Progesteron in dem Zahnfleisch führen und so Zahnfleisch-Entzündungen begünstigen. Auch die Zusammensetzung des Speichels ändert sich in der Schwangerschaft. Die reduzierte Speichel-Pufferkapazität erhöht das Karies-Risiko deutlich.
Neue Forschungsergebnisse belegen, dass die Schwangerschafts-Gingivitis und Schwangerschafts-Parodontitis das Risiko einer Frühgeburt deutlich erhöhen und auch das Geburtsgewicht des Kindes negativ beeinflussen können. Deshalb ist bei Kinderwunsch eine gründliche zahnmedizinische Untersuchung und eine Therapie unbedingt vor einer Schwangerschaft anzuraten. Um das Risiko einer parodontalen Erkrankung zu minimieren, sind werdende Schwangere unbedingt im Hinblick auf die persönliche Mundhygiene und professionelle Zahnreinigung zu beraten.
Besonders im Alter finden bei Frauen mit Einsetzen der Menopause deutliche hormonelle Veränderungen statt. Der Östrogen-Mangel führt zu Hitzewallungen, übermäßiges Schwitzen, Mundtrockenheit, Depressionen, erhöhte Anspannung und Überempfindlichkeit.
Osteoporose
Beide Geschlechter können als Folge hormoneller Veränderungen an Osteoporose erkranken. Bei Frauen ist jedoch der Verlauf deutlich ausgeprägter als bei Männern, denn diese sind durch den höheren Testosteron- Spiegel geschützt. Etwa 50% der Frauen im Alter von 65 Jahren leiden an Osteoporose; mit 80 Jahren sind fast alle betroffen. Aber nicht nur die Körperknochen sind davon betroffen, auch der Kieferknochen nimmt Schaden.
Aus wissenschaftlicher Sicht besteht ein Zusammenhang zischen den Markern für den Knochenstoffwechsel und Hormonersatz-Therapien. Frauen, die entsprechend behandelt wurden, hatten im Schnitt mehr Zähne als die, die dieser Therapie nicht unterzogen wurden.
Hormonelle Umstellungen in den Wechseljahren begünstigen die Entstehung entzündlicherParodontal-Erkrankungen und verstärken eine bereits bestehende Gingivitis (Zahnfleischentzündung). Schon bei leichter Berührung kann das Zahnfleisch bluten. Das führt dazu, dass viele diese Stellen nicht reinigen, was wiederum das Fortschreiten der Erkrankung begünstigt.
Aktuelle wissenschaftliche Untersuchungen zeigen, dass Osteoporose bei Männern und Frauen kein Hindernis für eine Implantation ist. Jedoch erfordert die Erkrankung eine besondere Aufmerksamkeit. So kann ein reduzierter Knochen-Implantat-Kontakt, eine verminderte mechanische Stabilität im porösen Knochen und eine verzögerte Knochen-Neubildung zu Komplikationen führen. Deshalb sollte hier mit einer verlängerten Einheilungsphase gerechnet erden. Dabei ist zu beachten, dass es im Oberkiefer in der Regel doppelt so lang dauern kann als im Unterkiefer.
Eine Raucherentwöhnung ist unbedingt bei beiden Geschlechtern anzuraten. Auch die Regulierung des Mineralsoff-Haushaltes, insbesondere in Bezug auf Calcium, Kalium, Magnesium und Vitamin D ist angestrebt.
Mundtrockenheit, Mund- und Zungenbrennen
Die Speicheldrüsen sind bei Frauen kleiner, deshalb ist ihre Speichelflussrate auch geringer. Während der hormonellen Umstellungen reduziert sich diese noch weiter. Fällt sie unter 40% des üblichen Wertes empfindet der Patient meist eine Mundtrockenheit (Xerostomie).
Geschlechtsunabhängig lässt sich eine Verminderung der Speichelflussrate bei Patienten mit chronischen Erkrankungen feststellen. So klagen häufig darüber, die an Diabetes mellitus, hohen Blutdruck, Unterernährung, Vitamin B-Mangel, Morbus Crohn, Colitis ulcerosa, Morbus Parkinson, rheumatischer Arthritis und Sjörgen-Syndrom leiden.
Auch verschiedene Medikamente können Mundtrockenheit verursachen - gegen hohem Blutdruck, Wassertabletten, Antidepressiva, Appetitzügler etc. Besonders tritt die Mundtrockenheit bei Frauen höheren Alters auf.
Ein im Rahmen der UmweltZahnMedizin entwickelter Speichel-Test kann Aufschluss darüber geben, ob eventuell zusätzlich eine Belastung durch dentale Materialien besteht.
Auch eine Pilz-Infektion im Darm oder Mund bzw. Erkrankungen des zentralen Nerven-Systems können diese Beschwerden auslösen oder verstärken.
Degenerative Arthritis
Frauen sind dreimal häufiger von der degenerativen Arthritis betroffen als Männer. Erste Symptome sind Schwellung der Gelenke, Schmerzen, Einschränkungen in der Bewegung, bis hin zu körperlicher Behinderung. Die entzündliche Erkrankung werden durch die Botenstoffe (Zytokine) Interleukin 1 und TNF-Alpha ausgelöst. Die Betroffenen sind meist nur eingeschränkt zu einer unbedingt notwendigen Mundhygiene fähig. Zudem sind sie besonders anfällig für eine parodontale Erkrankung. Viele Patienten leiden zudem an einer durch Medikamenten verursachten Mundtrockenheit.
Herpes labialis und Aphten
Wiederkehrende intraorale Aphten und Herpes-Labialis-Wunden treten bei manchen Frauen regelmäßig auf und scheinen im Zusammenhang mit ihrem Menstruationszyklus zu stehen. Frauen sind auch bei diesen Erkrankungen häufiger betroffen als Männer.
Besonderheiten bei Diabetes
Durch den wachsenden Anteil älterer Menschen in der Bevölkerung hat sich auch die Zahl der Diabetiker in den letzten Jahrzehnten deutlich erhöht. Etwa 10 % aller Erwachsenen sind von dieser Krankheit betroffen – überwiegend Personen jenseits des 40. Lebensjahres, wobei die Häufigkeit mit steigendem Alter zunimmt – deshalb der Ausdruck "Altersdiabetes".
Das Zusammenspiel von genetischen Anlagen und zusätzichen Faktoren verändert die Wirkung von Insulin im Gewebe. Es kommt zu einer Insulinresistenz - einem verminderten Ansprechen der Körperzellen auf das Hormon Insulin. Gleichzeitig sinkt die Insulinausschüttung der Bauchspeicheldrüse. Die Folge ist eine Störung des Zuckerhaushalts und des Fettstoffwechsels. Dies führt dann zu weitere Veränderungen im Körper, wie z.B. zu Herz-Kreislauf-Erkrankungen, Schlaganfall und Frühgeburt.
Allgemein bekannt ist, dass die Entstehung von Typ-2-Diabetes durch Übergewicht und Bewegungsmangel begünstigt wird. Dass Diabetes die Mundgesundheitdirekt beeinflusst und in engem Zusammenhang mit Entzündungen des Zahnhalteapparates/ Parodontitis steht, ist in der Regel weniger bekannt.
Diabetiker weisen auffällig häufig deutlich massivere und rascher ablaufende Parodontititsformen auf als Gesunde. Gleichzeitig konnte in zahlreichen Untersuchungen auch nachgewiesen werden, dass Patienten die an Parodontitis leiden, schwereren Diabetes zeigen als parodontal Gesunde. Es wurden ebenfalls Zusammenhänge im Bezug auf die Medikation festgestellt: Ein Diabetiker, der parodontal erkrankt ist, benötigt zur Einstellung seines Blutzuckerspiegels eine höhere Dosis an Insulin als ein Diabetiker bei dem eine systematische und professionelle Parodontitis-Therapie durchgeführt wurde.
Somit stehen Parodontitis, Zahnfleischerkrankungen und Diabetes, Schlaganfall und Herzinfarkt in Wechselbeziehung und wirken sich direkt auf die Lebensqualität der Betroffenen aus. Leider wird durch die veränderten Lebensgewohnheiten auch bei Kindern und Jugendlichen immer öfter die "Altersdiabetes" diagnostiziert.
Auch die Zahl der wurzelkanalbehandelten Zähne mit anschließenden Kompikationen (einschließlich Zahnverlust) ist bei Diabetikern höher als bei der Durchschnittsbevölkerung.
Was können Sie präventiv gegen Übergewicht und Diabetes tun?
- Stellen Sie Ihre Ernährung um.
- Leichte mediterrane Kost mit viel Gemüse, etwas Fisch und naturbelassende Öle, sehr wenig bis kaum Fleisch und Milchprodukte.
- Selbstbeobachtung des Ess-, Trink- und Bewegungsverhaltens mit einem Ernährungstagebuch.
- Täglich 30-60 min. Bewegung – Fahrradfahren, Joggen, Schwimmen, Nordic Walking, Yoga, Qi Gong.
- Einübung eines flexibel kontrollierten Essverhaltens.
- Erlernen von Stimuluskontrolltechniken, um Essreize zu reduzieren.
- Einsatz von Verstärkungsmechanismen (z.B. Loben), um das neue Essverhalten zu stabilisieren und Rückfälle zu vermeiden.
- Bitten Sie um Unterstützung aus dem sozialen Umfeld.
- Rückfälle vermeiden.
Was können Sie aus Sicht der Zahnmedizin tun, um das Risiko zu mindern?
Diabetiker beugen am besten gegen Parodontitis vor, indem sie
- Regelmäßig ihre Blutzuckerwerte kontrollieren und richtig einstellen.
- Eine optimale Mundpflege betreiben.
- Alle 3 Monate zur professionellen Zahnreinigung gehen.
- Alle 6 Monate zur zahnärztlichen Untersuchung gehen.
Beratungstermin vereinbaren
Standort Ditzingen
Tel. 071 56 - 81 55
Sprechzeiten
Mo–Fr: 9:00–12:00
Mo–Do: 15:00–18:00
Sa: nach Vereinbarung
Standort Sachsenheim
Tel. 071 47 - 136 79
Sprechzeiten
Mo–Fr: 9:00–12:00
Mo, Di, Do: 15:00–18:00
Sa: nach Vereinbarung